|
IGR 17-4 e-pub verzió: IGR 17-4 PDF verzió: IGR igénylés: |
1Semmelweis Egyetem, Szemészeti Klinika, Budapest , Semmelweis Egyetem, Egészségtudományi Kar, Klinikai Szemészeti Ismeretek Tanszéke, Budapest
2Semmelweis Egyetem, Egészségtudományi Kar, Egészségtudományi Klinikai Tanszék, Budapest
A COVID-19-járvánnyal kapcsolatos legfontosabb szemészeti teendők az ambuláns és műtéti ellátás területén
Jelen közleményben a COVID-19-járvánnyal kapcsolatos legfontosabb ismeretek kerülnek összefoglalásra. A COVID-19 vírusfertőzés 2019 végén Kínában jelent meg először, majd hamarosan Európában és a világ többi részén is megjelent a fertőző betegség. Jellegzetessége, hogy a tüdőben súlyos, akár halálos kimenetelű gyulladást okoz, elsősorban a 65 év feletti korosztály a veszélyeztetett. A járvány cseppfertőzés útján terjed, és a könnyben és a kötőhártyában is kimutatható, ezért a szemészet is a veszélyeztetett foglalkozási ágak sorába tartozik. Nem véletlen, hogy a járványt egy Wuhanban dolgozó szemorvos, Li Weinlang fedezte fel először, aki maga is a fertőzés áldozatává vált. A közleményben áttekintésre kerülnek a COVID-19-fertőzéssel kapcsolatos legfontosabb ismeretek, lehetséges szemészeti eltérések, valamint azok a járványügyi intézkedések, amelyek révén a szemorvosok és betegek további COVID-19 vírus általi fertőződése a leghatékonyabban elkerülhető.
The most important things to do during the ophthalmic outpatient and surgical care related to COVID-19 epidemic
In this manuscript the most important facts are summarized regarding the COVID-19 epidemic. The COVID-19 virus has first appeared in China in the end of 2019, but quickly spread to Europe and other parts of the world as well. It is characterized to cause severe, sometimes lethal pneumonia especially people over 65 years of age are endangered. The way of transmission is by aerosolization, although the virus can be detected in the tear and in conjunctiva, therefore ophthalmology is considered a dangerous profession. Perhaps it was not by chance, that an ophthalmologist, namely Li Weilang was the first who discovered the new epidemic and died due to viral infection. In the article the most important knowledge and possible ophthalmic symptoms are presented and the epidemiologic measurements are summarized, due to them ophthalmologists and patients can avoid most effectively further COVID-19 infections.
Az emberiség történelmében számos lokális és világméretű járvány zajlott az elmúlt évezredekben, közülük jónéhány többször megtizedelte a lakosságot. A XXI. század elején a koronavírusok családjába tartozó SARS-vírusfertőzés jelent meg, elsősorban Ázsiában és a Közel-Keleten okozott megbetegedéseket. 2019 végén egy új vírusfertőzést fedeztek fel, amelyet SARS-2 (Severe Acute Respiratory Syndrome) néven emlegettek, majd SARS-CoV-2 névvel és végül COVID-19 vírusfertőzésként neveztek el. Az első megbetegedéseket a kínai Wuhan városából (Hubei tartomány) jelentették 2019 decemberében. Az első észlelők között volt Li Weinlang szemorvos, aki maga is áldozatul esett a COVID-19 vírusfertőzésnek. A WHO 2020. március 11-én nyilvánította világjárványnak a COVID-19- fertőzéseket.
Európában 2020. elején jelent meg a COVID-19 vírus. Az új megbetegedés elsősorban a tüdő parenchymáját és a légzőszerveket támadja meg, időskorú betegekben fatális kimenetelű pneumóniát okozva (1–12). A COVID-19 az RNS-vírusok családjába tartozik és az ún. SARS (Severe Acute Respiratory Syndrome) tünetegyüttest okoz (1, 4, 8). Néhány éve a SARS-járvány néven elhíresült fertőző betegség elsősorban a távol-keleti országokat érintette, Európában alig okozott megbetegedést, ezért komoly járványügyi intézkedésekre, korlátozásokra nem volt szükség. Ezzel szemben a COVID-19-járvány robbanásszerűen terjedt el a világban, 2020 márciusától példátlan járványügyi intézkedések történtek világszerte, amelyek időtartamát ma még nem lehet előre látni. Olyan korlátozások kerültek bevezetésre, amelyet néhány hónappal korábban el sem tudtunk képzelni. A határok lezárásra kerültek, a polgári légiforgalom gyakorlatilag leállt, karantént, kijárási korlátozást, néhány országban időleges kijárási tilalmat rendeltek el, amelyek betartását szigorúan ellenőrizték. A cél mindenütt az volt, hogy a járványgörbét laposítsák, azaz ne következzen be olyan ugrásszerű robbanás, amelyet az egészségügyi ellátórendszerek már nem tudnak kezelni. Néhány országban mindezek ellenére drámaivá vált a helyzet, először Kínában, majd Európán belül Olaszországban, Spanyolországban és az USA egyes államaiban is kritikus járványügyi helyzet állt elő. Magyarországon sikerült elkerülni az egészségügyi katasztrófahelyzetet, azaz az egészségügy kapacitásait nem haladták meg a járványügyi kihívások. Az infekciós görbe lapos maradt és ma már a korlátozások enyhítésén, továbbá lassú visszavonásán lehet gondolkodni.
A COVID-19-fertőzésről általánosságban
A vírus emberek között elsősorban legúti módon terjed (köhögés, tüsszentés, beszéd), másodlagos direkt módon (fertőzött felszínek érintésével: pl.: fém, műanyag, testi kontaktus). A terjedés legvalószínűbb módja az aeroszolizáció, azaz az 5 mikrométernél kisebb víruspartikulák cseppfertőzés útján terjedhetnek emberről-emberre (5, 7, 8). A szemészetben, a könnyben és a kötőhártyán is kimutatták a vírust. A szemorvos a vizsgálat, műtét során kontaktusba kerülhet a vizsgált szem által termelt könnyel, vagy kötőhártyájával. A kötőhártya kötőszöveti elemeiben ACE2-receptorok találhatók, amelyekhez a vírus kötődni tud (10). A könny a könnyutakon keresztül lejut az alsó orrkagylóba (10, 12). Köztudott, hogy a PCR-teszthez szükséges mintát legtöbbször az orrgaratból veszi a vizsgáló. Epidemiológiai kutatások szerint egy beteg 2,2-3,6 (átlagosan 2,7) beteget fertőz meg. A COVID-19 (más néven SARS-CoV-2) világszintű terjedése alapján ennél jóval magasabb fertőzési statisztika feltételezhető. A betegek 80-90%-a nem igényel kórházi felvételt, általában enyhe megfázási tünetek, vagy lázzal járó influenzaszerű tünetek jelentkeznek száraz köhögéssel. Sok esetben a tünetek nem jellemzőek, gasztrointesztinális panaszok: hányás, hasmenés, hasi görcsök jelentkeznek, egyéb eltérés nélkül. Fiatalokban jellegzetes a szag- és ízérzés átmeneti megszűnése. Állapotuk progrediálhat lázas, de enyhe lefolyású megbetegedésbe, vagy az említett tüneteken kívül más nem alakul ki. A COVID-19-fertőzés leginkább a 65–70 év feletti korosztályra veszélyes, sok esetben gyengébb immunállapotú, vagy keringési-, egyéb légzőszervi megbetegedésben szenvedőknél lehet fatális a kimenetele. Fiatalkorú halálos fertőzéseknél általában mindig észlelhető valamilyen súlyos társbetegség. A járvány robbanásszerű terjedésénél mindig olyan helyszín, rendezvény vagy zárt közösség volt azonosítható, ahol a járványügyi szempontokat nem tartották be, nem volt meg a 1,5-2,0 m-es távolság, alkoholfogyasztás mellett a szociális normák fellazultak. Sokszor tünetmentes fertőzőképes személyek okozták az idősotthonokban a robbanásszerű terjedést, ezzel számos halálesetet okozva.
Külön szempont a nozokomiális fertőzés és fertőződés lehetősége. Az egészségügyi dolgozók fertőzési kockázata sokszorosan magasabb, mint az átlagpopuláció fertőzési veszélye, különösen a COVID-19-fertőzöttekkel való munka során. Kínában az összes fertőzöttek 3,8%-a egészségügyi dolgozó volt (5). Nem szabad elfelejteni, hogy Li Weinlang szemorvos volt az első, aki észrevette, hogy egy új fertőzésről van szó Wuhanban és figyelmeztette kollégáit, hogy feltétlen tartsák be a járvány megelőzésével kapcsolatos védőintézkedéseket (3). Glaukómás és szürkehályogos betegeket kezelt önzetlenül, maga is a COVID-19- fertőzés áldozatává vált. Egyéb országokban az egészségügyi személyzet 11-17% közötti fertőzöttségi arányáról beszélnek.
Az első COVID-19-esetet Magyarországon 2020. március 5-én a Semmelweis Egyetem két külföldi hallgatója esetében észlelték, az Egyetem azonnal vizsgálatot indított és járványügyi intézkedéseket tett, majd március 9-től az egyetemi iskolalátogatás felfüggesztését elrendelte a kormány és március 17-től az iskolalátogatást is felfüggesztették, bezárták a nagy üzletközpontokat és egyéb üzleteket, csak az alapvető szükségletek kielégítésére szolgáló élelmiszerüzletek, drogériák és a patikák tarthattak nyitva. Megtiltották a nagyobb, majd a kisebb rendezvényeket, az ülések online (zoom, moodle, teams stb.) módszerrel kerültek megszervezésre. A kórházakban csak a sürgősségi betegellátás került engedélyezésre mind az ambuláns, mind a műtéti ellátás területén. Megalakult az „Operatív Törzs”, amely a médiában a közvéleményt naponta tájékoztatta az aktuális járványügyi helyzetről. Az Emberi Erőforrás Minisztérium vezetője a Szemészeti Szakmai Kollégium előzetes véleménye alapján szakmánként, így a szemészeti ellátásban is elrendelte a legfontosabb teendőket és korlátozó intézkedéseket (13).
Patológia
Amint az említésre került, a vírusfertőzés elsősorban cseppfertőzéssel terjed, az orr, a garat és a szem nyálkahártyái lehetnek a fertőzés kapui. Az orr- és garatnyálkahártyáról a vírus bejut a tüdőbe, majd a véráramba (viraemia). A vírus kötődik az ACE2-receptorokkal rendelkező szervekhez, amelyeket hosszú távon is károsíthatja: bőr, nyirokcsomók, csecsemőmirigy, csontvelő, lép, máj, vesék, agy, ezért igen változatos tünetek jelentkezhetnek (14). A súlyosabb lefolyású betegség során az ellenanyagot termelő limfociták száma csökken a megbetegedettekben. Ezzel szemben az interleukin-6 szintje emelkedik a 7-14. nap között. Az ACE2 a renin-angiotenzin rendszer (RAS) fontos része. Az ACE2 ellensúlyozza a renin-angiotenzin rendszer aktiválódását, védve ezzel a belső szerveket. A COVID-19-tüdőgyulladás kapcsán ARDS (Acute Respiratory Distress Syndrome) léphet fel, amelynek a mortalitása idős, komorbid betegekben igen magas. Szövettanilag a COVID-19-fertőzött betegek tüdejében fokális hyalinmembránokat mutattak ki az alveoláris részekben, a pneumocyták proliferációja mellett, metaplasztikus elváltozásokkal. Az immunvédekezésben fontos T-limfociák és NK (Natural Killer) sejtek száma csökken. Az immunrendszer zavarát feltehetőleg nem maga a vírus váltja ki, hanem a kialakuló gyulladás miatt fellépő ún. „citokinvihar (cytokine storm)”. A végtagokban keringési zavar alakulhat ki trombózis, nekrózis, az endothel károsodása az erekben tipikus, mindezt vasculitis-szerű eltérésként lehet összefoglalni. A vírusnak lehet direkt hatása is az erekre, amely DIC-et (Disszeminált Intravaszkuláris Koaguláció), vagy anti-foszfolipid-szindrómát okozhat.
Fontos hangsúlyozni, hogy fiatalokban a COVID-19-fertőzés sokszor észrevétlenül zajlik le, azonban egyéb belgyógyászati eltérést mutató betegekben súlyos légzőszervi tünetek léphetnek fel. A megfigyelések szerint a COVID-19-fertőzés az idősebb korosztályra veszélyes elsősorban, a halálozási arány 65–70 éves kor felett drasztikusan megemelkedik.
Diagnózis
Vérből az IgM- és IgG-típusú antitestek mutathatók ki a fertőzés különböző szakaszaiban. Az IgM a friss fertőzést jelzi, az IgG-szint pedig a lezajlott fertőzést, amikor már van ellenanyaga a szervezetnek. Az antitestek termelése 7-10 nappal a fertőzés kezdete után kezdődik. Először az IgM-antitest jelenik meg, majd az IgG-termelés is megkezdődik, mindkettőt a B-limfociták termelik. Az elérhető gyorstesztek között sok az álpozitív és álnegatív, értékük korlátozott. A vírus RNS kimutatása rt-PCR-teszttel történik (real time-Polymerase Chain Reaction) ez a vírus aktuális jelenlétét igazolja. Drágább, hosszabb időt vesz igénybe, azonban megbízhatósága jóval magasabb.
Egyéb jellegzetes COVID-19-laboreltérések
A legfontosabb labor enzimeltérések a következők lehetnek: lymphocytopenia (64,5%-ban), a C-reaktív protein emelkedése (44,3%), laktát-dehidrogenáz emelkedése (28,3%) és leukocytopenia (29,4%) (15). A proinflammatorikus citokinek, a szérumferritin-értékek változása szintén jellegzetes laboreltérések lehetnek. Az emelkedett troponinszint fulmináns myocarditis jele lehet. A troponinszint változása erős prognosztikai indikátora a mortalitásnak (15). Szintén kedvezőtlen prognosztikai tényező az emelkedett D-dimer-érték és a thrombocytopenia.
Radiológiai diagnózis
A konvencionális mellkasröntgen specificitása 59% körül mozog, míg a CT-scan 98%-os. Irodalmi adatok alapján úgy tűnik, hogy a CT-diagnózis akár 3 nappal is megelőzheti a labortesztek pozitív eredményét (16, 17). A tüdőgyulladás általában kétoldali, radiológiailag tejüvegszerű elváltozást okoz, az interlobularis szeptumok megvastagszanak, inkább az alsó tüdőrész érintett, a ventrális részek megkíméltek, ezért jobb, ha a beteg hason fekszik (18).
Kezelés
Sajnos specifikus kezeléssel, védőoltással nem rendelkezünk, vannak ígéretes próbálkozások, azonban ezek nem oldják meg a COVID-19-fertőzést a páciensek döntő többségénél. A jelenleg alkalmazott gyógyszeres, vagy gyógyult betegek szérumával történő kezelések off-label jellegűek. A betegek többsége speciális kezelés nélkül meggyógyul, a fiatalok enyhe tünetekkel vészelik át a fertőzést.
A kezelési elvek kidolgozásánál a vírus megsemmisítése, vagy a fertőzött személy immunvédekezésének a javítása állhat a középpontban.
A klorokvin és hidroxi-klorokvin in vivo hatásosnak bizonyult más koronavírus-fertőzések esetében már korábban is (19), azonban a későbbi vizsgálatok szerint a nagy dózis kardiotoxikus mellékhatásai (ingervezetési rendellenesség, meghosszabbodott QT-idő, „torsade de pointes”, polimorf ventricularis tachyarrythmia, cardiomyopathia) miatt ezt a gyógyszert jelenleg nem javasolják. A klorokvin és a hidroxi-klorokvin nagy dózisban történő adagolása továbbá makuladegenerációt, és a pigmentepithel atrófiáját okozhatja, amelyet OCT-vel jól lehet követni. Az elváltozást „bull’s eye phenomen”-ként írták le az irodalomban. Kezdetben színlátászavar, korrigálhatatlan látóélesség-csökkenés mutatható ki. További adagolás esetén a látás romlása visszafordíthatatlan lesz. Szűk terápiás tartománya miatt gyakori szemészeti ellenőrzés szükséges például rosaceában a hosszantartó 250 mg napi dózis mellett. COVID-19-fertőzésben 600 mg-ot is elérheti a napi adagolása, bár az adagolás időtartama mindössze néhány hét.
Az ACE-gátlók és az angiotenzinreceptor-blokkolók szintén jótékony hatással lehetnek a vírusfertőzésben. Az ACE-receptor-gátlók, illetve angiotenzinreceptor-blokkolók (ARB) ACE2-receptor-blokádot okozhatnak, amely meggátolja a vírus hatását azon szervekben, amelyek ACE2-receptorokkal rendelkeznek: szív, tüdő, vese stb. Az ACE-gátlókat, ARB-ket alkalmazzák szívelégtelenségben és koronáriamegbetegedésekben is, továbbá első választandó szerek hipertóniás betegeknél 2-es típusú diabetes mellitus esetén is.
A további gyógyszerek hatása két elven alapul: direkt módon gátolják a vírusreplikáció ciklusát, illetve az immunrendszer belső, antivirális válaszrendszerét segítik, vagy csökkentik a vírusfertőzés által kiváltott ún. „citokinvihar” hatásait.
Az antivirális szerek közül a nukleozid-analógokat kell kiemelni: favipiravir, geldesivir, ribavirin és a remdesivir gyógyszereket. Ezek közül a remdesivir a legígéretesebb (19).
A remdesivir egy olyan gyógyszer, amely szerkezetében hasonlít az adenozinre, amelyet eredetileg az Ebola- és a Marburg-vírus fertőzésekben alkalmaztak. A remdesivir bénítja a vírus RNS-dependens RNS-polimeráz enzimét, amelynek során helyettesíti az RNS-szintézis során az adenozint. Az adagolás módja intravénás. Az első sikeres remdesivirkezelést 2020 januárjában végezték (19). A kedvező hatások ellenére ma még egyetlen antivirális szerről sem lehet kijelenteni, hogy ez lesz a CVID-19-fertőzés elsődleges terápiája.
A vírusfertőzések megelőzésében a humorális immunválasz, amelyet antitestek mediálnak kiemelten fontos. A B-limfociták speciális vírusellenes antitesteket termelnek. A specifikus antitestek hozzákötődnek a vírus antigénjeihez, blokkolják azok hatását, vagyis semlegesítik a vírus hatását. Jelenleg aktív immunizálási lehetőség nem létezik, a passzív immunizálásból lehet előnye a betegeknek, ezzel kapcsolatban Magyarországon is ígéretes kutatások folynak. A fertőzésen átesett betegek széruma a SARS-CoV-2 ellenes immunglobulinokat tartalmaznak. A gyógyult betegek szérumából kivonhatók ezek az antitestek és intravénás injekció formájában átvihetők a COVID-19-pozitív betegekbe (IgM- és IgG-típusú), semlegesítve a patogén kórokozókat és felerősítve a beteg páciens immunvédekezését.
A hatékony védőoltások kifejlesztése sajnos még hosszú ideig tarthat. I. és II. fázisú klinikai vizsgálatok már folynak. Álltakísérletekben már (rhesus majmokat oltottak be) hatékonynak találták a védőoltást, azonban a megfelelő és szükséges dózis beállítása még folyamatban van.
A gyulladás meggátlása
Sajnálatosan számos betegben a „citokinvihar” áll a súlyos tüdőgyulladás hátterében. A megnövekedett IL-6 (interleukin-6) és a ferritinszint emelkedése a COVID-19-hez kötött mortalitás egyik előjelzője lehet. Az immunmoduláns hatású szerek csökkenthetik a pneumónia súlyosságát, illetve a későbbi tüdőkárosítás mértékét. A tocilizumab egy humanizált interleukin-6-receptor-antagonista szer, amelyet a rheumatoid arthritis kezelésében hagytak jóvá. Az aktív COVID-19-fertőzöttekben, akik tocilizumabot kaptak a testhőmérséklet és az oxigénigény csökkenését figyelték meg (20). A Janus-kináz-inhibitorok (JAK-inhibitors) szintén ígéretesek lehetnek a vírusfertőzés leküzdésében. Azonban a JAK-inhibitorok számos gyulladásos citokint is bénítanak, amelyeknek pozitív szerepe van (INF-alfa) a vírusaktivitás csökkentésében. A baricitinib nevű szer hatékonyabb kombinációban alkalmazva remidesivirrel együtt, mint önmagában (21). Az előbbiekből látszik, hogy számos gyógyszerrel folynak kísérletek, remélhetőleg rövid időn belül rendelkezésre fog állni egy hatékony, olcsó kezelési módszer.
Légzéstámogatás
A súlyosan hipoxiás betegeknél oxigénkezelés szükségessé válhat. Amennyiben a standard oxigénkezelés elégtelen, respirátoros lélegeztetést kell indítani, nazális katéterrel, vagy pozitív nyomásos lélegeztetést (respirátor). Amennyiben ezek nem hatékonyak invazív mesterséges lélegeztetés (intubálás) jön szóba. Refrakter hypoxemia kapcsán ECMO-kezelés (Extracorporal Membrane Oxygenation) is szükségessé válhat. A kardiovaszkuláris betegségben szenvedő pácienseknél szupportív kezelés során alvadásgátlás, renin-angiotenzin-aldoszteron rendszer gátlása, aritmia monitorizálása, mechanikai keringési támogatás jön szóba. Bakteriális pneumónia esetén természetesen antibiotikum rendelése szükséges, azonban az antibiotikumok rutinszerű alkalmazása nem javasolt.
Jelenleg, specifikus kezelés hiányában a fő terápiás elv a szupportív, támogató kezelés, úgy, mint a lázcsillapítás, az antibiotikumkezelés, a parenterális táplálás és a folyadékpótlás), valamint légzéstámogatás (respirátor kezelés).
A COVID-19-járvánnyal kapcsolatban hol tartunk most Magyarországon?
A COVID-19 koronavírus-fertőzéssel kapcsolatos legfontosabb állomások:
- felkészülési fázis;
- fertőzések visszafogása („görbelaposítás”);
- normalizálódás (visszarendeződés) fázisa.
Jelenleg a normalizálódás, azaz a korábbi életvitel visszaállításának fázisában vagyunk, lassan elkezdődött a járványügyi korlátozások visszavonása, vagy részleges feloldása. Sajnos előrejelzések alapján amennyiben minden feloldásra kerül, elméletileg egy második fertőzési hullám is kialakulhat, abban az esetben ismét részleges korlátozások elrendelése lehetséges.
Magyarországon a legtöbb beteget Budapesten diagnosztizálták és kezelték eddig, vagyis kimutatható egy regionális aszimmetria, ennek ellenére az egy lakosra jutó fertőzöttek száma nem minden időszakban Budapesten volt a legmagasabb. A járványügyi korlátozások célja a súlyos, akár halált okozó megbetegedések számának minimalizálása, a fertőzés terjedési sebességének csökkentése, valamint a szociális és gazdasági negatív következmények csökkentése.
A fertőzés terjedési sebességének korlátozása, illetve a súlyos következményekkel járó megbetegedések csökkentése érdekében a következő szabályok bevezetése történt: higiénés szabályok, maszk- és kesztyűviselés elrendelése, 1,5–2,0 m-es távolság tartás (pl.: sorban állás) betartása, iskolák, közösségi helyek/munkahelyek bezárása, „home-office” munkavégzés elrendelése, ahol nem lehet, időszakos munkabeosztás megszervezése, üzletekben elkülönített idő biztosítása a 65 év feletti és alatti lakosság számára. Az utazási korlátozások bevezetése, határok lezárása, polgári repülés megtiltása. Mindezek a járványgörbe ellaposítását eredményezték, kivéve azokban az országokban, ahol ezeket az intézkedéseket túl későn hozták meg. A tesztelés aránya országonként változó, van, ahol rengeteg tesztet végeztek, nálunk kezdetben relatív kevés tesztvizsgálat történt, azonban a maszk viselését korán elrendelték.
Jelenleg a lassú feloldás fázisában tartunk, azaz az üzletek nyithatnak, az egészségügyi szolgáltatók ismét fogadhatnak betegeket, azonban a járványügyi szempontok szigorú betartása mellett. A maszk viselése és az egyéb higiénés szempontok betartása hosszú távon is fenn fog maradni. Mind a gyorsteszt, mind a PCR rendelkezésre áll az egészségügyi intézményekben. A kórházi kapacitások visszaállása nem lesz gyors, számos beteg félelem miatt egyelőre nem szeretné a korábban tervezett és előjegyzett műtétét még vállalni. A korábbi korlátozások óránként 4 beteg ambuláns ellátását ajánlották, amely a szemészetben rendkívül lecsökkenti az ellátható esetek számát, és csak előjegyzési rendszer szigorítása révén biztosítható csak. Az intézményeknek egyéni megoldást kell kidolgoznia, az intézményi sajátságokat figyelembe véve, valamint a járványügyi korlátozások szigorú betartása mellett. A pre-triage fenntartása a továbbiakban is fontos. A magán ellátásban külön szabályozást kell kidolgozni a szemészeti szakrendelés, illetve műtéti tevékenység megkezdése előtt.
Speciális szemészeti teendők
Mivel a COVID-19-fertőzés szemészeti úton is terjedhet, speciális óvintézkedések megtétele indokolt. A vírus a könnyből és a kötőhártya felszínén is kimutatható volt (ACE2-receptor), valamint a könny és a nasopharynx anatómiailag is kapcsolatba kerül(het). A conjunctivitis mint tünet szerepe nem tisztázott, 0,8-4,7%-os gyakoriságot említenek az irodalomban, ezenkívül chemosis is előfordulhat a COVID-19-fertőzöttek között.
Az aeroszol-típusú fertőzés veszélyeztetheti a szemorvosokat a réslámpás vizsgálat (plasztik védőpajzs felszerelése szükséges a beteg és a szemorvos között az aeroszolizáció kivédése érdekében) szemnyomásmérés (különösen a non-kontakt, ún. „air-puff” mérés) során, a korrekció felpróbálása kapcsán (próbakeret, illetve közel lehet a beteghez), a szemmozgások ellenőrzése során. A non-kontakt szemnyomásmérést nem szabad végezni a járvány teljes feloldásáig. A fundus vizsgálatánál a beteg és a vizsgáló közötti távolság 50-65 cm, a szemhéjak lehúzása közben keze érintkezhet a könnyel és a szemhéjak belső felszínével. A könnytúlcsorgás okozta veszély védőkesztyű viselésével és gyakori cseréjével kerülhető el.
A nemzetközi és magyar ajánlások szerint 4-6 beteg/óra ellátása javasolt. A szemészetben általában a pupillatágítás és az egyéb elrendelhető vizsgálatok miatt relatíve hosszabb időt töltenek a betegek, mint a háziorvosi rendelőben. Mindenképpen elkerülendők a zsúfolt várótermek, a bejelentkezéstől számított hosszú várakozási idő, a vizsgálatok közötti megnövekedett idő, azaz a szükséges vizsgálatok megszervezése gyors és gördülékeny legyen lehetőleg. A páciensek csak a legfontosabb, a panaszukkal kapcsolatos információkat osszák meg a kezelőorvossal, a kezelőorvos szintén törekedjen a rövid kommunikációra. A szemészeti vizsgálatra jelentkező betegek átlagéletkora általában magas, kivéve a refraktív és plasztikai sebészeti beteganyagot. A DCR-műtétek során jelentős az aeroszolizáció, amely nem kizárható phacoemulsificatio és vitrectomia során sem.
Speciális szempontok
A rendelések újrake zdésénél legfontosabb a tervezés és a biztonsági szempontok (betegek és munkavállalók szempontjából is) betartása. Ennek révén a betegellátás biztonságos lehet és további korlátozások elkerülhetők.
Az újrakezdés előtt meg kell vizsgálni a rendelések térbeli kapacitását (hány m2 jut egy betegre, hogy a 1,5 m-es távolságtartás betartható legyen), a szervezeti kapacitásokat, van-e elegendő személyzet az előjegyzés és az elővizsgálatok biztonságos megszervezéséhez, valamint a védőeszközök, műtéti anyagok tárolási és szállítási kapacitásait, illetve azt, hogy mennyi áll rendelkezésre, fogyás esetén honnan lehet újra rendelni, a szerződő partner tud-e határidőre szállítani, van-e elegendő sebészi maszk, kesztyű stb., van-e elegendő fertőtlenítő anyag, személyzet, a sterilitás szabályai betarthatók-e?
A vezetés feladatai
Sz. 1.
A vezetésnek át kell tekintenie mekkora terület (m2) áll rendelkezésre a rendelés/műtétek újra indításához, milyen az emberi erőforrás helyzete és a személyes egészségvédelmet hogyan tudják a dolgozók/betegek számára biztosítani.
Sz. 2.
A korábbi rendelések átszervezése. A torlódás elkerülése érdekében délelőtti és délutáni szakrendeléseket lehet/kell szervezni, vagy műszakot lehet elrendelni. Ilyen módon felezhető a betegforgalom.
Sz. 3.
Aki éppen nem vizsgál beteget, az
szervezeti feladatokat végezhet:
- a korábbi beteg dokumentációt áttekinti,
- telefonos konzultációt végez meg nem jelenő betegekkel,
- telefonos epidemiológiai felmérést végez a következő napra/rendelésre előjegyzett betegek körében, a következő kérdésekkel:
Sz. 4.
A betegek beléptetése egykapus rendszeren kell, hogy történjen, ahol
-
Megmérik a testhőmérsékletét, láz esetén COVID-19-tesztet kell végezni.
- A beteg maszkot kap (ha nem hozott).
- Kezét fertőtlenítik (ha nincs kesztyűben).
Sz. 5.
A Felvételi Irodában:
-
az adminisztrátor és a beteg között plasztik falat kell kialakítani, ha még nincs, célszerű az üvegablak.
- Ha üvegablak/plasztik fal van, a maszkviselés nem kötelező csak a beteg számára.
- A páciensek tartsanak egymástól 2 m-es távolságot.
Sz. 6.
A nagy forgalmú III-as ellátók esetében triage-rendszer működtetése szükséges, annak érdekében, hogy az elővizsgáló eldöntse, kit kell azonnal ellátni és kit lehet előjegyzéssel időpontra visszarendelni. A triage-rendszer révén idő takarítható meg, és az eset súlyossága elbírálható. Triage-rendszert a járvány idejére szakorvos végezzen, a szakmai tévedések és a betegpanaszok minimalizálása érdekében.
A triage-rendszer nemcsak a sürgősségi osztályozást (melyik eset sürgős, melyik kíván szakorvosi ellátást, azt melyik szakambulancia, vagy osztály végezze, kinek van szüksége azonnali műtétre, melyik műtét halasztható stb.) teszi lehetővé, de jelentős időmegtakarítást és hatékony időgazdálkodást tesz lehetővé.

Sz. 7.
A betegváróban:
-
a szellőzést biztosítani kell, lehetőleg ablaknyitással és nem a légkondicionáló bekapcsolásával.
-
A páciensek tartsák a 1,5–2,0 m-es távolságot.
- Viseljenek sebészi maszkot.
- Kilincs érintésekor, azt gyakran kell fertőtleníteni.
- A belépés előtt fertőtlenítőszert tartalmazó szőnyeg elhelyezése célszerű (lábtörlés).
Sz. 8.
A rendelőben:
-
kórházi viselet kötelező, saját ruha viselése esetén papírköpeny a ruha felett. Hosszú ujjú ing kötelező.
-
A szemorvos hordjon maszkot. COVID-19-gyanús beteg esetében FFP-2 ajánlott.
- Hordjon gumikesztyűt (nem steril).
- Kontaktlencse-viselés nem javasolt, helyette szemüveg hordása javasolt mind a személyzet, mind a vizsgálatra érkező betegek számára.
- Plexiszemüveg javasolt, plexiarcmaszk viselése opcionális.
- A réslámpára átlátszó plexivédőpajzs felszerelése szükséges.
- Lehetőleg kísérő ne menjen be a vizsgálatra, kivéve elesett, mozgásképtelen betegek és pszichiátriai betegek esetében.
- A beszélgetés, anamnézisfelvétel rövid legyen, a megfelelő távolságot be kell tartani, a beteget nem szabad megé rinteni. Szemhéjfeltárás esetén védőkesztyű viselése szükséges.
- A próbakeret segítségével történő refrakció meghatározásnál a szemorvos a beteg oldalán és kissé mögötte tartózkodjon és ne vele szemben.
- A próbaüvegeket minden páciens után fertőtleníteni szükséges.
- A réslámpa áll- és homloktartóját a vizsgálatokat követően fertőtleníteni kell.
- Indirekt fundusvizsgálat javasolt, a direkt szemtükrözést kerülni kell.
- Goldmann-applanációs tonometria alkalmazható a szemnyomásmérésre, indirekt levegő befúvásos szemnyomásmérést kerülni kell. Alkoholos fertőtlenítés, vagy formalinos áztatás javasolt, a legbiztosabb módszer az egyszerhasználatos tonométer fejek alkalmazása.
Sz. 9.
A fertőtlenítés módozatai:
-
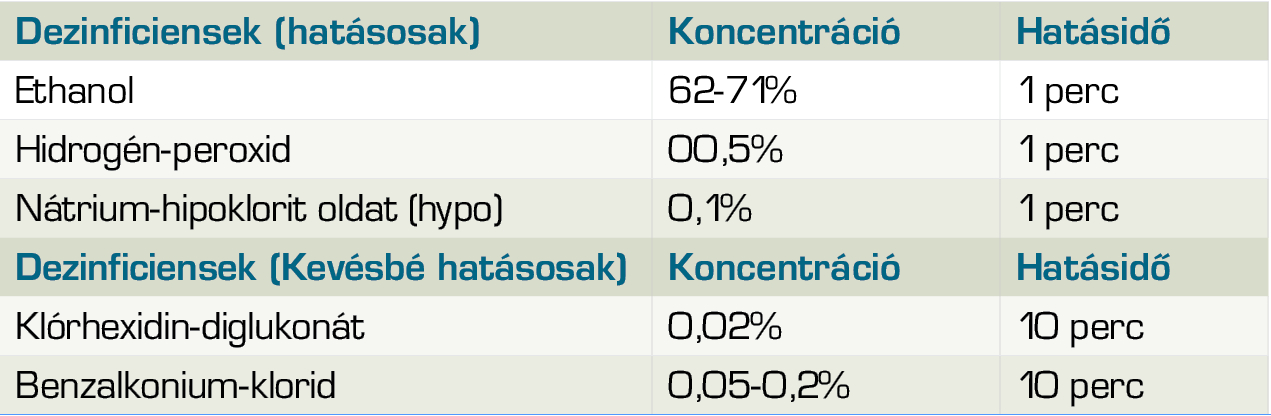
a kezelőorvos és asszisztencia gyakran mosson kezet, szappannal legalább 20 másodpercen át, vagy 60%-os alkoholtartalmú szerekkel. Az alkoholos szerek szárítják a bőrt, hámlást okozhatnak, bőrvédelemről (kézápoló kenőcsök) gondoskodni kell. Ennek elkerülése céljából gyakrabban alkalmazzon kézkímélő szappanoldatokat.
-
A vizsgálatok előtt a próbakereteket, a réslámpa áll- és homloktámaszát fertőtleníteni szükséges. A fentieken kívül a székek ülőfelületét és a kartámaszt is fertőtleníteni kell.
- A váró- és vizsgálóhelyiségek padlóját is gyakrabban kell fertőtleníteni, mint korábban, a rendelési idő előtt és végén el kell végezni a fertőtlenítő felmosást.
- Különösen figyelni kell a számítógépek, i-padek billentyűzetét, valamint az okostelefonok képernyőjét is. Az okostelefonok képernyőjét legalább 70%-os alkohollal kell dezinficiálni.
- A nyaklánc, fülbevaló, gyűrű, karperec, karlánc viselése nem ajánlott, hosszú haj felkötése, illetve papírsapkával való takarása szükséges. (2. ábra)
Sz. 10.
Sürgősségi betegellátás:
-
a III. szintű betegellátó helyeken és a megyei kórházakban a sürgősségi ellátást fenn kell tartani, a triage-rendszer alkalmazása mellett.
- Telefonos tájékoztatási rendszert javasolt fenntartani a szükségtelen betegvizitek elkerülése érdekében (pl.: a Felvételi Iroda egyik munkatársa, vagy az egyik asszisztensnő telefonos felvilágosítást/előjegyzést ad.
- A betegváróra vonatkozó korábbi előírásokat be kell tartani.
- Biztosítani kell a gyors és hatékony betegvizsgálatot.
- A sürgősségi betegellátás vonatkozásában a Magyar Szemorvostársaság és a Szemészeti Szakmai Kollégium meghatározta a követendő szabályozást.
Sürgősségi esetnek számít továbbá:
A 1-es fokozat: irreverzibilis látásvesztés órákon belül: akut glaukómás roham.
B 2-es fokozat: irreverzibilis látásvesztés néhány napon, vagy heteken belül: diabéteszes proliferatív retinopathia, congenitalis katarakta, kontrollálatlan glaukóma. Életveszély: retinoblastoma, szemen belüli, vagy szem körüli tumorok.
C 3-as fokozat: irreverzibilis látásvesztés néhány hónapon belül: glaukóma, diabéteszes makulaödéma vaszkuláris szemfenéki eltérések.
D 4-es fokozat: látáscsökkenés, amely a munkavégzést, továbbá a szociális kapcsolatokat veszélyezteti: bilaterális, vagy egyoldali előrehaladott szürkehályog, strabizmus, szemhéj-rendellenességek.
E 5-ös fokozat: látászavar, enyhe életminőség-romlással: 0,6-nél jobb visussal katarakta, refraktív sebészet elmaradása.
- Műtét szükségességéről az ügyeletvezető szakorvos dönt, azonnali (perforáló sérülés, macula-on ablatio), vagy másnapra halasztható (macula-off ablatio retinae).
- AMD (időskori makuladegeneráció) akut romlása, monoculus státusz, vagy a telítő dózis elmaradása esetén az intravitrealis injekció adása folytatható.
- A sebészi beavatkozások tervezésénél figyelembe kell venni a műthetőséghez szükséges idő megnövekedését (COVID-19-teszt elvégzése miatt), a műtő „áteresztőképességét” a műtétek közötti fertőtlenítés idejét.
- Intraocularis beavatkozások között 20-30 percet, intravitrealis injekció kapcsán 15 percet kell beszámítani.
Sz. 11.
Osztályos felvétel esetén
Mielőtt a beteg az osztályra kerül COVID-19-gyorstesztet kell végezni még az ambulancián. Az eredmény megérkeztéig a beteg nem mehet fel az osztályra. Amennyiben az eredmény negatív az osztályra beléphet a páciens. A COVID-19-teszt levétele és az eredmény megérkeztéig a páciens nem hagyhatja el a klinikát/kórházat. Amennyiben az eredmény pozitív COVID-19 PCR-tesztet kell végezni. Csak akkor mehet az osztályra, amennyiben annak eredménye negatív. Ha a műtét nem halasztható és a beteg COVID-19-pozitív, a legszigorúbb egészségügyi szabályok betartása mellett (szkafander, védőszemüveg, plexiarcmaszk, védőkesztyű) a műtét elvégzendő lehetőleg lokális anesztéziában, a beteget el kell különíteni és hivatalos COVID-19-osztályra át kell adni a legrövidebb időn belül. Altatandó páciensnél PCR-teszt elvégzése ajánlott és szükséges. Amennyiben a sérülés azonnali ellátást igényel, a személyzet úgy öltözik be, mintha COVID-19-pozitív esetet operálnának.
Sz. 12.
Egynapos sebészeti ellátók
Az egynapos sebészeti ellátókra is ugyanazon szabályok vonatkoznak. A járványügyi helyzet feloldásáig a COVID-19-teszt elvégzése kötelező volt, jelenleg csak gyanús esetben (láz, köhögés, gyengeség) fennállása kapcsán szükséges a teszt elvégzése. A védőruhára, a műtő személyzetére, a műtő fertőtlenítésére, az altatásra vonatkozó szabályok megegyeznek a korábban ismertetekkel, függetlenül attól, hogy állami ellátásban, vagy magán ellátásban közfinanszírozottan, vagy fizető ellátásban történik az egynapos sebészeti beavatkozás.
Sz. 13.
A műtőben
- Biztosítani kell a negatív nyomást.
- A műtőbe belépő páciens kapjon új maszkot, amelyet viselnie kell.
- A személyzet és a beteg közötti kommunikáció minimális legyen.
- Az operációs mikroszkópot fertőtleníteni kell az esetek között.
- A beteg és személyzet által megérintett felszíneket (fém és műanyag) szintén fertőtleníteni kell az esetek között.
- A műtéti felszínt ragadós izoláló fóliával kell a környezettől izolálni FP-3 maszkot viseljen és öltözzön be steril „szkafanderbe”.
- Az operatőr csak azután lépjen be a műtőbe, ha a beteget már elaltatták.
- Az operatőr minden műtét között eldobja a sebészi kesztyűjét, a következő műtétnél ismét be kell mosakodnia.
- A műtéti beírást rezidens/asszisztens végezze, aki nincs bemosakodva, vagy ha ilyen nincs, a műtéti program végén egyszerre írja be az operatőr.
- Helyi (csepp) érzéstelenítés kapcsán: a megelőző 24 órában COVID-19-gyorstesztet, vagy PCR- tesztet kell végezni.
- Altatás esetén a PCR-teszt elvégzése kötelező.
- Az altatás utáni extubáció során az operatőr, műtősnő távozzon a műtőből az extubáció megkezdése előtt.
Sz. 14.
A műtét után
A műtéteket követően a beteget a legrövidebb időn belül el kell bocsátani (egynapos ellátás), kivéve a sürgősségi ellátás keretén belül történt perforáló sérültek ellátását, a vitreo-retinalis beavatkozásokat, szaruhártya-átültetést, endophthalmitis ellátását. A betegeket egyértelmű utasításokkal és megfelelő mennyiségű recepttel kell ellátni a felesleges telefonhívások elkerülése érdekében és konkrét ellenőrzési időpontot kell megadni, a betegforgalom tervezhetősége érdekében. A kontrollvizsgálatok csökkenthetők az EESZT megfelelő használatával.
Következtetések
A COVID-19-világjárvány eddig nem látott kihívások elé állította az egészségügyi ellátókat, rendszereket és a szemorvosokat is. Szakmánk ellátása során a szemészeti ellátásban dolgozókat veszélyeztetettnek kell tekinteni, mivel a vírus kimutatható a könnyből és a szem nyálkahártyáin, az ellátók kontaktusba kerülhetnek a könnyel, kötőhártyával stb. A conjunctivitis, chemosis, egyéb szemészeti eltérések gyakorisága és a fertőzés szempontjából való jelentősége jelenleg is vizsgálat tárgyát képezi. Az első fertőzési hullám lezajlóban van Magyarországon, az egészségügy felkészült a COVID-19-fertőzött betegek ellátására, a görbe ellaposítása révén csökken az új fertőzöttek száma, ezért a korlátozások fokozatos feloldása várható. Az őszre jósolt második fertőzési hullám, valamint az egészségügyi személyzet fertőződés veszélyének elkerülése végett a fenti szabályok betartása mindenképpen szükséges. Igazi megoldást a védőoltás kifejlesztése jelenthet, amelyre még várni kell. A vírus genetikai módosulása miatt a „nyájfertőzés” teóriája, azaz a lakosság nagy részének átfertőződése nem biztos, hogy megoldást jelent. Jóslások szerint az első fázisban a korábbi ellátás 25-30%-a állítható vissza azonnal a fertőzésveszély kivédése miatti szervezeti változtatások és a betegek kialakult félelemérzete miatt. Ezután lassú, részterületenként (pl.: intravitrealis injekciók adása területén) gyorsabb emelkedés várható, azonban mindenképpen számítani kell arra, hogy a 2020-as teljesítmény nem fogja elérni a tavalyi bázisév teljesítményét. Sajnálatosan eddig sikeres terápiát nem sikerült találni, a hidroxi-klorokvinnal kapcsolatosan felvetett kezelési lehetőség nem hozta meg a kívánt eredményt. Jelenleg a fertőzésen átesett betegek plazmájával folynak kísérleti stádiumban lévő kezelések, illetve dolgoznak a védőoltás kifejlesztésén is.
Amíg nem áll rendelkezésre hatékony védőoltás, és sikeres terápiás eljárás, saját és betegeink egészségének megóvása érdekében mindenki együttműködése és türelme is szükséges, „csak együtt tudjuk megoldani” a kialakult járvány miatti válsághelyzetet.
2. World Health Organization – Statement on the second meeting of the international health regulations. In: Emergency Committee regarding the outbreak of novel coronavirus (2019-nCoV).
3. Coronavirus kills Chinese whistblower ophthalmologist BBc, CNN 10th Feb/2020
4. Huang CWY, Li X et al. Clnical features of patients infected with 2019 novel coronavirus in Wuhan, China. The Lancet 2020; 395: 497–505.
5. CCDCP. The epidemiological characteristics of an outbreak of 2019 novel coroneavirus diseases (COVID-19). Chinese Center Disease Control Prevention-CCDC weekly. 2020; 2(8).
6. Mario R, Romano AM, et al. Facing COVID-19 in Ophthalmology Department. Current Eye Research doi:doi:10.1080/02713683.2020.1752737
7. Tran K, Cimon K, Severn M, Pessoa-Silva CL, Conly J. Aerosol generating procedures and risk of transmission of acute respiratory infections to health care workers: a systematic review. PLoS One 2012; 7: e3597–e3597, doi:10.1371/journal.pone0035797
8. YU AY, et al. A comprehensive Chinese experience against SARS-CoV-2 in ophthalmology. Eye and Vision 2020; 7: 19. doi:10.1186/s40662-020-00187-2
9. Xia J, Tong J, Liu M, Shen Y, Guo D. Evaluation of coronavirus in tears and conjunctival secretions of patients with SARS-CoV-2 infection. Journal of Medical Virology 2020; 92: 589–594. doi: 10.1002/jmv.25725
10. Sun YLL, Pan X. Binding action between SARS-CoV S666 protein and ACE2 receptor in eyes. Rec Adv Ophthalmol 2007; 27: 250–253.
11. Holshue ML, DeBolt C, Lindquist S, Lofy KH, et al. First case of 2019 novel coronavirus in the United States. N Engl J Med 2020; 382: 929–936.
12. Yu Jun IS, Anderson DE, Zheng Kang AE, et al. Assessing viral shedding and infectivity of tears in coronavirus disease 2019 (COVID-19) patients. Ophthalmology 2020. DOI: org/10.1016/j.ophtha.2020.03.026
13. Eljárásrend szemészeti koronavírus fertőzés esetén. Szemészeti Szakmai Kollégium anyaga, amelyet az EMMI hagyott jóvá 2020. március
14. Hamming I, Timens W, Bulthuis ML, et al. Tissue distribution of ACE2 protein, the functional receptor for SARS coronavirus. A first step in understanding SARS pathogenesis. J Pathol 2004; 203(2): 631–7.
15. Chen T, Wu D, Chen H, et al. Clinical characteristics of 113 deceased patients with coronavirus disease 2019: retrospective study. BMJ 2020; 368: m1091.
16. Fang Y, Zhang H, Xie J, et al. (2020) Sensitivity of chest CT for COVID-19: comparison to RT-PCR. Radiology 10.1148/radiol.2020200432).
17. Li Y, Xia L. Coronavirus Disease 2019 (COVID-19): Role of Chest CT in Diagnosis and Management. AJR Am J Roentgenol 2020; 4: 1–7.
18. Zhao W, Zhong Z, Xie X, Yu Q, Liu J. Relation Between Chest CT Findings and Clinical Conditions of Coronavirus Disease (COVID-19) Pneumonia: A Multicenter Study. AJR Am J Roentgenol 2020; 214(5): 1072–1077.
19. ang M, Cao R, Zhang L, et al. Remdesivir and chloroquine effectively inhibit the recently emerged novel coronavirus (2019-nCoV) in vitro. Cell Res 2020; 30: 269–71.
20. Fu B, Xu X and Wei H. Why tocilizumab could be an effective treatment for severe COVID-19. J Transl Med 2020; 18(1): 164.
21. Stebbing J, Phelan A, Griffin I, et al. COVID-19: combining antiviral and anti-inflammatory treatments. Lancet Infect Dis 2020; 20(4): 400–402. doi:10.1016/S1473-3099(20)30132-8
Cikk értékelése
| Eddig 7 felhasználó értékelte a cikket. |
Következő események